I polipi sono delle neoformazioni di tessuto che originano dalla mucosa intestinale, prevalentemente del colon e del retto, e protrudono nel lume. Nella grande maggioranza dei casi queste neoformazioni sono assolutamente benigne anche se il problema principale dei polipi è che esiste la possibilità di una trasformazione maligna: la maggior parte dei carcinomi del colon insorgono, infatti, su un polipo adenomatoso inizialmente benigno.
I polipi, in relazione alla loro morfologia, si distinguono in peduncolati (che sporgono dalla parete intestinale come un fungo), sessili (che non sono forniti di un peduncolo) e piatti (che sono completamente aderenti alla parete e si estendono a tappeto), e variano notevolmente per dimensioni e numero. L’incidenza dei polipi varia in modo considerevole (7 – 50%) e la percentuale maggiore comprende anche polipi molto piccoli, solitamente iperplastici, che possono essere riscontrati solo all’esame autoptico. I polipi, spesso multipli, sono più comuni nel retto e nel sigma e diminuiscono di frequenza andando verso il cieco. Circa il 25% dei pazienti con un cancro del grosso intestino presenta anche polipi adenomatosi satelliti.
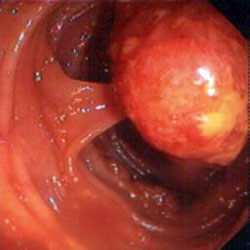
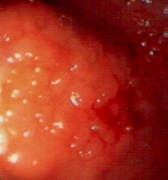
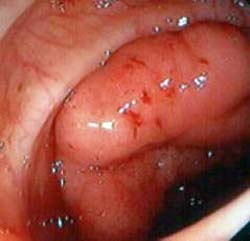
Il problema maggiore è rappresentato dai polipi adenomatosi perché, potenzialmente, possono degenerare. Tali lesioni sono classificate istologicamente come adenomi tubulari, adenomi tubulo-villosi o adenomi villosi. La probabilità di malignità in un adenoma, al momento della sua diagnosi, è in relazione a vari fattori quali le dimensioni, l’aspetto macroscopico, il tipo istologico ed il grado della displasia (basso, medio o alto grado). Ad esempio, un adenoma tubulare del diametro di 1,5 cm ha un rischio del 2% di contenere all’interno aree di cancro mentre il rischio sale al 35% negli adenomi villosi di 3 cm con displasia di alto grado. L’adenoma dentellato (“serrated adenoma”) è un tipo di polipo particolare, un poco più aggressivo dell’adenoma e che si può sviluppare da polipi iperplastici.
I polipi non adenomatosi comprendono invece i polipi iperplastici, gli amartomi (Sindrome di Peutz-Jeghers), i polipi giovanili, gli pseudopolipi, i lipomi, i leiomiomi ed altre neoformazioni più rare. I polipi giovanili si sviluppano nei bambini, crescono tipicamente oltre le capacità del proprio apporto ematico e ad un certo punto si autoamputano durante o dopo la pubertà; il loro trattamento è necessario solo se si verifica un’emorragia incontrollabile o un’invaginazione e, se sono multipli e diffusi, hanno un maggior rischio di cancerizzazione. I polipi infiammatori e gli pseudopilipi si sviluppano nella colite ulcerosa e nel morbo di Crohn.
Tutti possono sviluppare polipi nel colon ma alcuni soggetti hanno maggiori probabilità di svilupparli rispetto agli altri: pazienti con età superiore a 50 anni, pazienti che hanno già avuto polipi in passato, soggetti con familiarità per poliposi o cancro del colon; pazienti affetti da malattie infiammatorie croniche intestinali (Rettocolite ulcerosa, Morbo di Crohn). Costituiscono, invece, fattori di rischio una dieta ipercalorica, il fumo, l’alcol, la vita sedentaria e l’obesità.
SINTOMATOLOGIA
La maggior parte dei polipi è del tutto asintomatica e proprio questo aspetto rende più pericolose queste neoformazioni che, molto spesso, vengono individuate casualmente nel corso di una colonscopia. Talvolta, invece, si possono manifestare con perdita di sangue dal retto, con l’emissione di muco o con diarrea mucosa anche se, molto spesso, un polipo può essere segnalato solo dalla presenza di sangue occulto nelle feci. Il dolore addominale, la stipsi o l’ostruzione intestinale possono presentarsi in caso di polipi di grosse dimensioni, mentre può essere presente una sensazione di urgente stimolo alla defecazione (tenesmo rettale) se un polipo è situato a livello del retto. I polipi rettali possono essere palpabili all’esplorazione digitale del retto e, occasionalmente, un polipo con un lungo peduncolo può anche prolassare attraverso l’ano.
Diagnosi
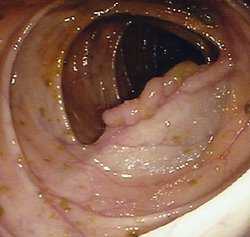
La diagnosi di polipi del colon viene di solito fatta tramite colonscopia. Il clisma opaco a doppio contrasto risulta abbastanza efficace, ma è nettamente da preferire la colonscopia che, oltre alla diagnosi più accurata, consente anche la rimozione dei polipi, in molti casi anche durante la stessa procedura. Poiché i polipi sono spesso multipli e possono coesistere con un cancro, è indispensabile eseguire sempre una colonscopia completa che arrivi fino al cieco.
Trattamento
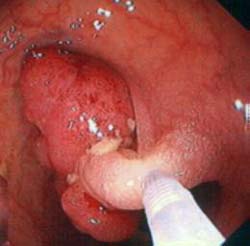
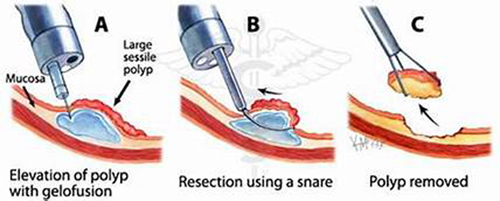
La colonscopia consente la rimozione dei polipi riscontrati, direttamente a freddo con una pinza da biopsia se i polipi sono di modeste dimensioni, o con la tecnica della polipectomia mediante ansa diatermica, cioè una specie di cappio metallico che stringe il polipo alla sua base ed attraverso il quale viene trasmessa una corrente elettrica, proveniente da un elettrobisturi, che produce effetti di taglio e/o coagulazione. Per la rimozione di polipi piatti e di voluminosi polipi sessili viene utilizzata la tecnica della mucosectomia (EMR ovvero Endoscopic mucosal resection) che consiste nel sollevare la mucosa dai piani sottostanti mediante l’infiltrazione della base del polipo con una soluzione: in tal modo si crea un cuscinetto di liquido che permette una più agevole e sicura presa con l’ansa diatermica e l’asportazione di tutta la mucosa sede della neoformazione. La resezione endoscopica può essere eseguita quasi sempre, anche in caso di polipi di notevoli dimensioni. In pochi casi selezionati può essere invece necessario o opportuno ricorrere alla resezione chirurgica; in questi casi, il tatuaggio del margine distale del polipo con inchiostro di china aiuta poi il chirurgo a localizzare il polipo durante la laparotomia o la laparoscopia.

Il trattamento successivo dipende dall’esame istologico eseguito sul polipo asportato, che permetterà di valutare il tipo ed il grado di displasia o l’eventuale evoluzione neoplastica. Se l’epitelio displastico non invade la muscularis mucosae, la linea di resezione nel peduncolo del polipo è netta e la lesione è ben differenziata, sono sufficienti l’escissione endoscopica e uno stretto follow-up endoscopico. Invece, nei pazienti con un’invasione neoplastica profonda, con una linea di resezione non chiara o con una lesione scarsamente differenziata, si dovrà eseguire una resezione segmentaria del colon. Ed in considerazione del fatto che l’invasione della muscularis mucosae permette l’accesso ai linfatici e aumenta il rischio di metastasi linfonodali, questi pazienti devono essere sottoposti a controlli successivi, esattamente come per il cancro del colon.
La programmazione del follow-up dopo polipectomia è controversa e varia in base al numero, alle dimensioni ed alla tipologia di polipi rimossi. Le ultime linee guida internazionali raccomandano oggi di ripetere una colonscopia totale (o clisma opaco se la colonscopia totale è impossibile da eseguire) tre anni dopo la rimozione di un adenoma tubulare ≥ 10 mm o di un adenoma villoso di qualsiasi dimensione.
PREVENZIONE
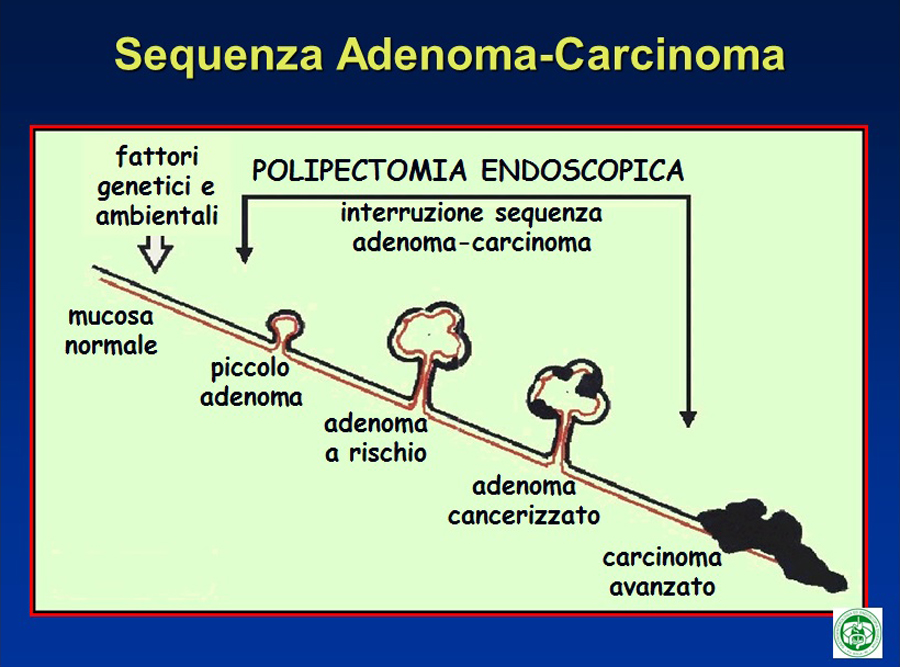
Partendo dal fatto che alcuni polipi adenomatosi, con il passare degli anni, possono evolvere verso una forma maligna, risulta evidente che l’identificazione dei polipi adenomatosi e la loro rimozione endoscopica, che è possibile nella maggior parte dei casi senza grosse difficoltà, ed il successivo follow-up (controlli endoscopici programmati nel tempo) che mira all’identificazione ed all’asportazione di eventuali altri polipi, costituisce la più efficace metodologia di prevenzione del cancro del colon. Infatti, con la polipectomia endoscopica, viene interrotta la sequenza adenoma-carcinoma, cioè la progressione dell’adenoma verso uno stadio istologicamente avanzato (displasia severa – modificazione villosa) che può evolvere fino al cancro invasivo.

